Diabetes mellitus Typ 1
Was ist Typ-1-Diabetes?
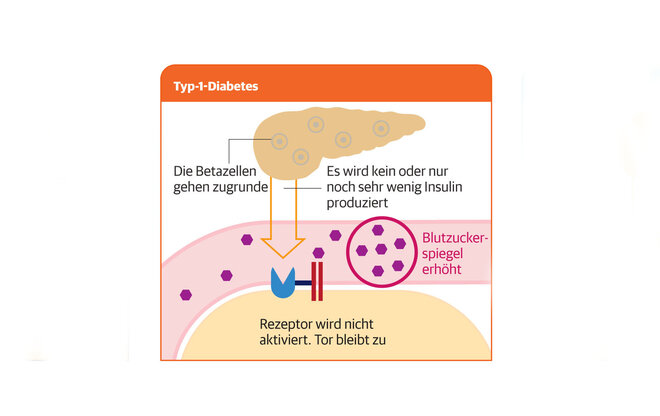
Diabetes mellitus Typ 1 ist eine Autoimmunerkrankung, bei der Betroffene kein oder kaum Insulin produzieren. Er entsteht, wenn das körpereigene Immunsystem, das in erster Linie der Abwehr krankmachender Keime dient, sich gegen die Insulin produzierenden Beta-Zellen der Bauchspeicheldrüse richtet und sie zerstört. In der Folge kommt es oft sehr schnell zum Ausbleiben der Insulinproduktion.
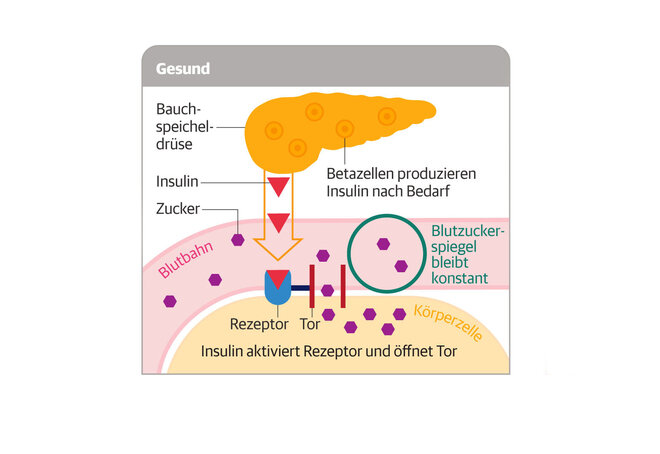
Das Hormon Insulin hat die Aufgabe, den mit der Nahrung aufgenommenen Zucker aus dem Blut in die Zellen zu schleusen. Die brauchen ihn, um Energie zu gewinnen. Bei einem Insulinmangel sammelt sich der Zucker im Blut an: Der Blutzuckerspiegel steigt.
Was bei Typ-1-Diabetes im Körper passiert
Menschen mit Typ-1-Diabetes müssen sich Insulin zuführen
Ohne Insulinzufuhr von außen kommt es innerhalb kurzer Zeit zu einer schweren Stoffwechselentgleisung – einer Ketoazidose. Ohne Gegenmaßnahmen kann diese tödlich enden. Auf Dauer schädigen erhöhte Blutzuckerwerte außerdem die Blutgefäße, die Nerven und zahlreiche Organe. Um das zu verhindern, müssen Menschen mit Typ-1-Diabetes mehrmals täglich Insulin spritzen oder sich das Hormon mit einer Insulinpumpe zuführen.
In der Regel entwickelt sich Diabetes Typ 1 vor dem 40. Lebensjahr, häufig bereits in der Kindheit und im Jugendalter. Früher wurde er deshalb auch als Jugenddiabetes (juveniler Diabetes) bezeichnet. Die Autoimmunreaktion verläuft zu Beginn ohne Symptome. Die entsprechenden Antikörper lassen sich aber mittels Blutuntersuchung schon Monate bis Jahre vor Ausbruch des Diabetes nachweisen.
Heilen kann man Typ-1-Diabetes nicht. Mit einer individuell abgestimmten Insulin-Behandlung lässt es sich aber gut mit der Stoffwechselerkrankung leben. Laut Diabetes Surveillance des Robert-Koch-Insituts leben in Deutschland etwa 341.000 Erwachsene und 32.000 Kinder und Jugendliche mit Typ-1-Diabetes. Gesicherte Zahlen gibt es nicht, weil Diabetes hierzulande keine meldepflichtige Krankheit ist.

© W&B/ Perkovic
Beratender Experte
Professor Dr. med. Dr. h. c. Diethelm Tschöpe ist Arzt für Innere Medizin, Endokrinologe, Diabetologe DDG, Gastroenterologe und Gesundheitsökonom und leitet als Klinikdirektor den Bereich Diabetologie/Endokrinologie im Herz- und Diabeteszentrum Nordrhein-Westfalen in Bad Oeynhausen. Er lehrt an der Ruhr-Universität in Bochum und ist Vorsitzender der Stiftung "Der herzkranke Diabetiker" in der Deutschen Diabetes-Stiftung.